Fachgruppe
Thesenpapier
Thesenpapier zu Insourcing sowie Kooperation in Krankenhäusern
Fachgruppe Hospital Management: Dr. Georg Krieger, Tanja Krieger, Werner Rudolph, Reinhold Frankenberger sowie als wissenschaftlicher Beirat Prof. Dr. Günter Neubauer und Prof. Dr. Steffen Fleßa. (Stand 10/2003)
Fachgruppe Hospital Management
Prof. Dr. Steffen Fleßa, Inhaber des Lehrstuhls für Internationale Gesundheitsökonomie an der Universität Heidelberg und zuvor Professor an der Evangelischen Fachhochschule Nürnberg und Leiter des Studienbereichs Pflegemanagement und Krankenhausbetriebslehre. 1990 bis 1995 war er Mitarbeiter des Missionswerkes der Evang. Luth. Kirche Bayern in Tansania.
Reinhold Frankenberger, Gründer und geschäftsführender Mehrheitsgesellschafter einer IT-Firma und Gesellschafter eines jungen Medizintechnik-Unternehmens. Er besitzt langjährige Erfahrung als IT-Consulter und Unternehmer. Sein Schwerpunkt liegt auf individuellen IT-Lösungen für Einrichtungen des Gesundheitswesens.
Dr. Georg Krieger, geschäftsführender Partner der Unternehmensberatung Dr. Krieger, Wydawka & Partner. Er ist ein anerkannter Spezialist für Unternehmensfinanzierung und Finanzierungsmodelle, die Mezzanine Beteiligungen und Eigenkapital berücksichtigen.
Tanja Krieger, Diplom-Sozialwirtin (Univ.), Dozentin der Evangelischen Fachhochschule Nürnberg und der Friedrich-Alexander-Universität Erlangen-Nürnberg. Vor der Beratertätigkeit stellvertretende kaufmännische Leiterin einer Klinik eines diakonischen Trägers.
Prof. Dr. Günter Neubauer, Inhaber des Lehrstuhles für Gesundheitsökonomie an der Bundeswehruniversität München sowie Leiter des Institutes für Gesundheitsökonomik in München. Prof. Dr. Neubauer war Mitglied des Sachverständigenrates für die Konzertierte Aktion im Gesundheitswesen bis 1999.
Werner Rudolph, Dipl.-Krankenhausbetriebswirt, kaufmännischer Ausbilder, Industriekaufmann, Gründer eines jungen Beratungsunternehmens für Gesundheitseinrichtungen, Dozent an diversen Bildungseinrichtungen. Vor der Beratertätigkeit Klinikmanager an einem Universitätsklinikum sowie Leiter Controlling eines städtischen Klinikums.
Entscheidungsdruck der Krankenhausträger
1. Die Umsetzung der Diagnostics Realited Groups (DRGs) in Krankenhäusern führt bei kleinen und mittleren Krankenhäusern mit bis zu 300 Betten zu sinkenden Umsätzen und sinkenden Erträgen. Gerade diesen Häusern droht – im schlimmsten Fall – die Schließung !
2. Die meisten Krankenhäuser dieser Größenklasse müssen auf diesen Strukturwandel mit Personal- und Bettenabbau reagieren. Unabhängig von der Art des Trägers – kommunal, kirchlich oder privat – wird die Schließung dadurch nur beschleunigt.
Nachhaltige Bestandssicherung
3. Nachhaltige Bestandssicherung eines Krankenhauses darf deshalb nicht auf (Kosten-) Reduktion beschränkt bleiben, sondern muss an der Verbesserung der Auslastung der vorhandenen Kapazitäten ansetzen. Dies gelingt durch eine Bereicherung (Enrichment) und einer Verbreiterung (Enlargement) des Angebotes des Krankenhauses.
… durch Insourcing
4. Zentraler Ansatzpunkt der Fachgruppe ist die Analyse der Verteilung von Leistungen, die vom Krankenhaus selbst erbracht werden und Leistungen, die an Dritte weitergegeben wurden. Gelingt es, ertragsstarke „outgesourcte“ Leistungen zurückzuholen, verbessert sich die Stellung des Krankenhauses.
… durch Enrichment und Enlargement !
5. Hospital-Enrichment und Hospital-Enlargement setzt an dem vorhandenen Potenzial des Krankenhauses an. Was in der Industrie als Business Development längst Eingang gefunden hat, kann auch im Krankenhaus umgesetzt werden:
Zum Beispiel empfehlen wir ein effizientes Belegarzt-Konzept oder den Ausbau von Wahlzusatzleistungen. Kooperationen können eine sinnvolle Ergänzung des Leistungsgeschehens bedeuten und die Auslastung einzelner Abteilungen erhöhen.
Zum Beispiel mit Hilfe
- neuer Finanzierungsmodelle,
- Prozesskostenrechnung,
- Qualitätsmanagement,
- Benchmarking und
- Kooperationen
6. Alle Maßnahmen in einem Krankenhaus müssen die Rahmenbedingungen der jeweiligen Einrichtung berücksichtigen und so weit möglich verändern: Moderne Methoden der Investitionsfinanzierung, des Qualitätsmanagements oder der Prozesskostenrechnung sind hier wichtige Ansatzpunkte.
7. Benchmarking muss neben Auslastungs- oder Ergebnisvergleichen auch dynamische Aspekte berücksichtigen, dazu zählt auch die Anpassung der technischen und organisatorischen Infrastruktur.
Die Folgen der DRGs für kleinere und mittlere Krankenhäuser
Die Gewinner der Umstellung auf DRGs werden größere Krankenhäuser sein, so die übereinstimmende These der Experten. Die damit verbundene Senkung der Verweildauer um im Durchschnitt zwei bis vier Tage führt zu einem drastischen Bettenabbau.
Der bekannte Wissenschaftler Prof. Peter Oberender zitiert eine Untersuchung, der zu Folge 50,9 Betten auf 10.000 Einwohner abgebaut werden müssen.
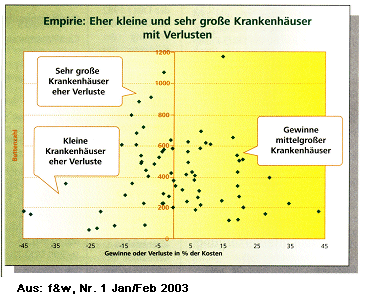
Ein Sinken der Verweildauer und die damit verbundene Ausweitung der Behandlungen im vor- und nachstationären Sektor hat aber ein Absinken des Personalbedarfs zur Folge, aber nicht nur das. Letztendlich wirkt sich dies auch auf die Ausbildungssituation negativ aus.
Insourcing von extern erbrachten Leistungen
Ausbau vor- und nachstationärer Behandlung als Lösung ?
Die Verkürzung der Verweildauer in den Krankenhäusern wird sich in einer Verschiebung in vor- und nachstationäre Bereiche auswirken. Mögliche Strategien können hier eine vertikale Diversifikation der Einrichtungen sein, ein zusätzliches Angebot von Pflege, Vorsorge und Behandlung im vor- und nachstationären Spektrum. Mit einer solchen vertikalen Diversifikation wird es dann auch möglich, den Patienten mehrmals in der Wertschöpfungskette zu „nutzen“.
Das kleine Krankenhaus als fundiertes Gesundheitszentrum ?
Die in der Vergangenheit häufig verfolgte Strategie des „Outsourcings“ wirkt hier kontraproduktiv. Angesichts der bestandsgefährdenden Rahmenbedingungen sollte vielmehr einer Verbreiterung der Wertschöpfungskette (Hospital Enlargement) stehen. Alle Entscheidungen über „Make-or-Buy“ sollten unter diesen Gesichtspunkten überprüft und gegebenenfalls neu getroffen werden.
Hospital Enrichment und Enlargement
Die Fachgruppe Hospital Management empfiehlt eine Einbettung des Insourcings in eine Strategie des Hospital Enrichment und Enlargements.
Verzahnung und interdisziplinäre Zusammenarbeit innerhalb der Behandlungskette
Darunter wird zum Beispiel die Vertiefung des Angebotes in speziellen Kernkompetenzen verstanden, die auch für Patienten außerhalb des bestehenden Einzugsgebietes attraktiv ist. Zum Beispiel kann die Wertschöpfungskette mit Gerontopsychiatrie oder die Suchterkrankungen in der Inneren vertieft werden. Solche psychiatrischen Erkrankungen werden noch nicht über die DRGŽs abgerechnet.
Die Alternative hierzu ist die Verbreiterung der Wertschöpfungskette durch die Aufnahme von Belegärzten, Kooperationen mit anderen Kliniken und niedergelassenen Ärzten und die Ausweitung in den vor- und nachstationären Bereich.
Moderne Finanzierungsmodelle auch für Krankenhäuser
Hohe Eigenkapitalquoten und Verlustübernahme durch den Träger – das war die normale Situation der Krankenhäuser noch bis vor wenigen Jahren. Mit der Aufnahme von Fremdkapital und sich stetig verschärfenden Kreditkonditionen gleicht sich die Situation der Krankenhäuser immer mehr der gewerblichen Wirtschaft an. Dies kann bis zur Insolvenz eines Krankenhauses führen.
Eine aktive Kommunikation mit den Geldgebern und die Berücksichtigung alternativer Finanzierungsmodelle ist nun eine wichtige Aufgabenstellung des Krankenhausmanagements. Mezzanine Finanzierungsquellen, intelligente Beteiligungsangebote und staatliche Fördermittel erweitern den finanziellen Handlungsspielraum der Krankenhäuser.
Qualitätsmanagement als Wertschöpfungspotenzial
Obwohl zertifiziertes Qualitätsmanagement zunächst einmal Investition und Aufwand bedeutet, entschließen sich immer mehr Krankenhäuser dazu und machen sehr gute Erfahrungen. Sie sind besonders von effektiven und besser strukturierten Abläufen angetan. Ebenso wie vom Zeit- und Beschwerdemanagement, das die Patientenzufriedenheit deutlich steigert. Mit der Definition der Arbeitungsabläufe werden Verantwortlichkeiten definiert. Leerlaufzeiten entfallen. Beim Personal löst Qualitätsmanagement oftmals einen Motivationsschub aus, der neue umsetzbare Ideen hervorbringt. Es wird sowohl der Material- als auch den Arbeitsfluss betrachtet. Dadurch ist es je nach Umfeld möglich, die Transparenz der Logistik zu verbessern. Es werden Beschaffungs- und Lagerkosten exakt auf die wirtschaftlichen Anforderungen ausgerichtet. Nicht wertschöpfende Tätigkeiten werden vermieden. Die Arbeitsabläufe werden schlanker, schneller und kostengünstiger. Technische Komponenten werden optimal eingesetzt und ausgelastet.
Prozesskostenrechnung und Transparenz innerbetrieblicher Leistungsströme
Ein modernes Krankenhaus wird ohne Prozesskostenrechnung transparente Leistungs- und Kostenströme nicht mehr ausreichend darstellen können. Gerade dies ist aber eine der zentralen Voraussetzungen bei der Einführung von DRG’s. In einer Vollkostenrechnung wird diesem Fakt nicht mehr zufrieden stellend Rechnung getragen. Eine fundierte Leistungserfassung und Leistungsverrechnung mit Hilfe einer Prozesskostenrechnung setzt eine funktionierende personelle und technische Infrastruktur voraus. Dies gilt insbesondere für die IT-Ausstattung, mit der komplexe Behandlungsverläufe und Pfade (=> Prozesse) abgebildet werden können und ein grundlegendes Entscheidungswerkzeug geschaffen wird.
Dynamisiertes Benchmarketing
Benchmarketing ist die logische Weiterentwicklung der Krankenhausbetriebsvergleiche. Stehen bei den Betriebsvergleichen noch Kennzahlenvergleiche im Vordergrund, kann richtig umgesetztes Benchmarketing Verbesserungsansätze aufdecken. Ein dynamisierter Benchmarketing-Prozess analysiert Dienstleistungen, Produkte, Prozesse und Strukturen und kann damit Verbesserungspotenziale in den Dimensionen Kosten, Qualität und Zeit aufdecken.
Dabei werden die Mitarbeiter voll integriert: Erforderliche Leistungssteigerungen werden also nicht mehr angeordnet, sondern von den Mitarbeitern selbst identifiziert und umgesetzt. Die daraus entstehende kreative Unzufriedenheit hat bemerkenswerte Verbesserungen in der präoperativen Verweildauer, bei der Verbesserung der Planung bei Verlegung und Entlassung in Zusammenarbeit mit dem Sozialdienst oder eine bessere Kooperation mit weiterbehandelnden Einrichtungen wie Kurzzeitpflege und Anschlussheilbehandlung ausgelöst.
Wer ist die Fachgruppe Hospital Management ?
Die Fachgruppe Hospital Management wurde Anfang 2003 neu gebildet. Hier wurden über 25 Jahre Erfahrung in der Klinikpraxis und aus drei verschiedenen Unternehmen zusammengefasst.
Die Initiatoren und Mitarbeiter der Fachgruppe sind keine typischen Berater – im Vordergrund stehen die praktischen Erfahrungen in der kaufmännischen und betriebswirtschaftlichen Führung von Krankenhäusern. Die wissenschaftliche Komponente wird dabei von den Experten für Gesundheitsökonomie Prof. Dr. Günter Neubauer sowie Prof. Dr. Steffen Fleßa geprägt.
Fachgruppe Hospital Management
Prof. Dr. Steffen Fleßa, Inhaber des Lehrstuhls für Internationale Gesundheitsökonomie an der Universität Heidelberg und zuvor Professor an der Evangelischen Fachhochschule Nürnberg und Leiter des Studienbereichs Pflegemanagement und Krankenhausbetriebslehre. 1990 bis 1995 war er Mitarbeiter des Missionswerkes der Evang. Luth. Kirche Bayern in Tansania.
Reinhold Frankenberger, Gründer und geschäftsführender Mehrheitsgesellschafter einer IT-Firma und Gesellschafter eines jungen Medizintechnik-Unternehmens. Er besitzt langjährige Erfahrung als IT-Consulter und Unternehmer. Sein Schwerpunkt liegt auf individuellen IT-Lösungen für Einrichtungen des Gesundheitswesens.
Dr. Georg Krieger, geschäftsführender Partner der Unternehmensberatung Dr. Krieger, Wydawka & Partner. Er ist ein anerkannter Spezialist für Unternehmensfinanzierung und Finanzierungsmodelle, die Mezzanine Beteiligungen und Eigenkapital berücksichtigen.
Tanja Krieger, Diplom-Sozialwirtin (Univ.), Dozentin der Evangelischen Fachhochschule Nürnberg und der Friedrich-Alexander-Universität Erlangen-Nürnberg. Vor der Beratertätigkeit stellvertretende kaufmännische Leiterin einer Klinik eines diakonischen Trägers.
Prof. Dr. Günter Neubauer, Inhaber des Lehrstuhles für Gesundheitsökonomie an der Bundeswehruniversität München sowie Leiter des Institutes für Gesundheitsökonomik in München. Prof. Dr. Neubauer war Mitglied des Sachverständigenrates für die Konzertierte Aktion im Gesundheitswesen bis 1999.
Werner Rudolph, Dipl.-Krankenhausbetriebswirt, kaufmännischer Ausbilder, Industriekaufmann, Gründer eines jungen Beratungsunternehmens für Gesundheitseinrichtungen, Dozent an diversen Bildungseinrichtungen. Vor der Beratertätigkeit Klinikmanager an einem Universitätsklinikum sowie Leiter Controlling eines städtischen Klinikums.

